Nada de lo que te cuentan se acerca a la realidad de ser mamá, cada una la vive a su manera así que solo puedo compartirles mi experiencia personal. ¡Estoy feliz, viviendo el sueño de mi vida!, pero también es lo más retador y agotador que haya experimentado (si ya sé “y apenas comienza”).
Nada de lo que te cuentan se acerca a la realidad de ser mamá, cada una la vive a su manera así que solo puedo compartirles mi experiencia personal. ¡Estoy feliz, viviendo el sueño de mi vida!, pero también es lo más retador y agotador que haya experimentado (si ya sé “y apenas comienza”).
Cómo viví el tercer trimestre…
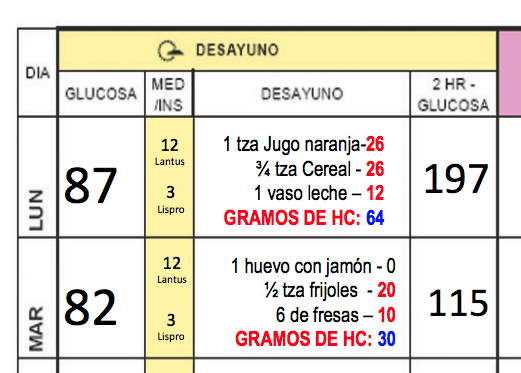
En cuanto al control de la glucosa, creo que fue el trimestre más fácil… ya no requerí mayores ajustes de dosis y conseguí mantenerla bastante estable y dentro de las metas la mayor parte del tiempo. Lo cansado fueron los kilos extra que ya para esos días se hicieron sentir. Hasta poco antes de la semana 34 había subido unos nada exagerados 9 kilos, pero pasando la semana 34 o 35 tuve influenza estacional, afortunadamente detectada y tratada a tiempo, a partir de ahí deje de trabajar… esperar desde casa se volvió más desesperante… luego de salir de la influenza, comencé con hipertensión leve, retención de líquidos (llegué a sumar cerca de otros 9 kilos extra con la retención de líquidos) y finalmente proteinuría (filtración de proteínas en orina) con lo que me gané el diagnóstico de preeclamsia y junto con mis médicos decidimos que lo más seguro para todos era un nacimiento por cesárea. Así que en la semana 38, que ya se considera “a término” nació Fernando, el bebé más guapo sobre la faz de mi mundo pesando unos saludables 2,950 gramos y midiendo 49 cm.
Glucosa, insulina y nacimiento
Uno de los retos en el nacimiento de un bebé de una mamá con diabetes (de cualquier tipo) es mantener la glucosa de la mamá lo más parecida a la de una mujer sin diabetes durante el trabajo de parto o la cirugía. Habrán escuchado que los bebés de mamás con diabetes tienen más riesgo de presentar hipoglucemias al nacer, en especial si la glucosa de la mamá ha estado alta durante el embarazo y si la glucosa de la mamá al momento de cortar el cordón umbilical es elevada. El bebé viene con un páncreas completito funcionando y produciendo insulina para regular su propia glucosa, pero si está recibiendo concentraciones altas produce insulina para compensar esto y al cortar el cordón umbilical se corta ese suministro de glucosa… y hay riesgo de hipoglucemias. Obviamente esto se previene al mantener bien vigilada la glucosa de mamá en esas horas cruciales.
En mi caso se programó la cesárea a primera hora de la mañana de modo que fuera aún más fácil mantener la glucosa en la meta. Mi glucosa se mantuvo entre 77 y 88mg/dl desde que desperté a las 5:00 am hasta que nació Fer a las 7:57 am, mi flamante endocrinóloga nos acompañó todo el tiempo, ella estuvo a cargo de mi microinfusora y midió mi glucosa aprox. cada 30 minutos. No me desconecté de la microinfusora en ningún momento, como prevención, la vía intravenosa estaba preparada para poder aplicar insulina rápida en caso de hiperglucemia o glucosa en caso de hipoglucemia para poder mantener un nivel adecuado al momento del nacimiento, esto no fue necesario. Mi glucosa estuvo regulada con la insulina de mi microinfusora como siempre, en algunos hospitales suelen retirarle a las mujeres su tratamiento para controlarlas con insulina rápida por vía intravenosa por protocolo (o porqué no hay alguien en el hospital que sepa manejar la microinfusora o un esquema intensificado de insulina, hay que decirlo) y esto puede resultar en un descontrol serio en ese momento tan importante para el que has trabajado tanto, si estás en esta situación habla antes con tu equipo médico para que tengan un plan muy claro sobre cómo regular tu glucosa durante el trabajo de parto o cesárea. La glucosa de Fer al nacer fue de 62 mg/dl, que se considera normal en un neonato.
Dosis de insulina tras el nacimiento
Después del alumbramiento y la salida de la placenta los requerimientos de insulina pueden descender dramáticamente, hay que estar monitoreando para prevenir hipoglucemias. Yo llevaba ya programados 3 patrones de dosis basal en la microinfusora: el actual:”embarazo”, el de la dosis basal que tenía antes de quedar embarazada: “preembarazo” y el del 50% de la basal actual. Durante el resto del día mi glucosa se mantuvo entre 88 y 129mg/dl hasta la tarde cuando bajó a 53mg/dl, entonces cambiamos al patrón basal del 50% del patrón “embarazo”. Los días siguientes fueron de hacer algunos ajustes, además tenía siempre jugos a la mano para antes de alimentar a Fer, algunos de 12g de carbohidratos y otros de 20g aprox. ya que la lactancia, los primeros días, me bajaba bastante la glucosa, como si estuviera haciendo ejercicio intenso. Después de las primeras 2 semanas ya no necesité tomar jugos para prevenir hipoglucemias antes de cada toma, pero aún tengo a la mano siempre tabletas de glucosa, y jugos de diferentes tamaños en caso de necesitarlos. Mis requerimientos totales de insulina son aprox. entre 40 y 50% de la dosis que utilicé en el tercer trimestre, incluso es menos de lo que utilizaba antes de quedar embarazada, esto se debe a que estoy alimentando a mi bebé exclusivamente con leche materna. Esto de la lactancia exclusiva es más que un reto que merece que les cuente en otra entrada.
Gracias por su cariño y paciencia en estos meses de ausencia cibernética. A partir del mes que viene reinicio mi consulta medio tiempo y estaré más presente en las redes sociales. Por ahora sigo a sus órdenes con citas a distancia.