Freestyle Libre de laboratorios Abbott es un nuevo sistema para medir la glucosa en el líquido que hay entre las células de la capa subcutánea de la piel (intersticial). Tuve la fortuna de probar este aparato antes de su lanzamiento oficial al mercado mexicano el próximo 9 de octubre de 2017 y les voy a contar mi experiencia, el laboratorio me proporcionó sin costo un lector y dos sensores, todas las opiniones que aquí escribo son estrictamente personales.
Haré una breve introducción para quienes no tienen idea de lo que hablo y más adelante detallaré mis observaciones, de modo que si ya sabes lo básico puedes saltarte hasta “Mi experiencia“.
Lo básico sobre el monitoreo “Flash”
En términos prácticos para medir la glucosa en casa tenemos disponibles herramientas históricas como la medición de glucosa en orina; tradicionales: medición de glucosa en sangre pinchando la yema de los dedos y avanzadas como los sistemas de monitoreo continuo en el líquido intersticial ( entre las células subcutáneas) que tienen un sensor desechable, que el mismo usuario coloca en casa bajo la piel, un transmisor reutilizable y un receptor que recibe información constante del transmisor. Hace unos 3 años salío al mercado europeo una nueva categoría: el monitoreo “Flash” que consta de:
- un sensor desechable que dura 14 días, mide la glucosa en el líquido intersticial minuto a minuto y almacena 8 horas de datos.
- un lector con el que se puede “escanear” el sensor a demanda, es decir solo cuando el usuario decide. El lector convenientemente es también medidor de glucosa en sangre tradicional y medidor de cetonas en sangre.
 Aún es un sistema invasivo de medición de glucosa porque hay que colocarse un sensor en el brazo que lleva un filamento que queda bajo la piel durante los 14 días de su vida útil, similar a los sistemas de monitoreo continuo de glucosa que ya existen en el mercado. La diferencia entre los medidores contínuos y éste llamado “flash” es que el sensor no transmite constantemente los datos del valor de glucosa al receptor sino que los almacena hasta por 8 horas, el usuario puede ver en el momento que así lo desee esta información con solo acercar (escanear) el lector a unos 4cm de distancia del sensor colocado en el brazo, por lo tanto no tiene alertas molestas que exijan calibración o que anuncien tendencias a la alza o a la baja, para algunos es desventaja para mí es todo lo contrario pues te deja en paz y uno decide cuando mirar, a diferencia de algunos sistemas de monitoreo continuo que hasta te despiertan innecesariamente. No requiere calibrarse con mediciones de glucosa en sangre (a diferencia de los sistemas de monitoreo continuo de glucosa que demandan al menos dos mediciones de glucosa en sangre al día), viene calibrado de fábrica, por lo que teóricamente un usuario no tendría que picarse el dedo para medir su glucosa en sangre diario, únicamente en algunas circunstancias detalladas en el manual como cuando los síntomas no coinciden con el valor mostrado por el aparato o cuando las flechas de tendencia indican que la glucosa está cambiando rápidamente.
Aún es un sistema invasivo de medición de glucosa porque hay que colocarse un sensor en el brazo que lleva un filamento que queda bajo la piel durante los 14 días de su vida útil, similar a los sistemas de monitoreo continuo de glucosa que ya existen en el mercado. La diferencia entre los medidores contínuos y éste llamado “flash” es que el sensor no transmite constantemente los datos del valor de glucosa al receptor sino que los almacena hasta por 8 horas, el usuario puede ver en el momento que así lo desee esta información con solo acercar (escanear) el lector a unos 4cm de distancia del sensor colocado en el brazo, por lo tanto no tiene alertas molestas que exijan calibración o que anuncien tendencias a la alza o a la baja, para algunos es desventaja para mí es todo lo contrario pues te deja en paz y uno decide cuando mirar, a diferencia de algunos sistemas de monitoreo continuo que hasta te despiertan innecesariamente. No requiere calibrarse con mediciones de glucosa en sangre (a diferencia de los sistemas de monitoreo continuo de glucosa que demandan al menos dos mediciones de glucosa en sangre al día), viene calibrado de fábrica, por lo que teóricamente un usuario no tendría que picarse el dedo para medir su glucosa en sangre diario, únicamente en algunas circunstancias detalladas en el manual como cuando los síntomas no coinciden con el valor mostrado por el aparato o cuando las flechas de tendencia indican que la glucosa está cambiando rápidamente.

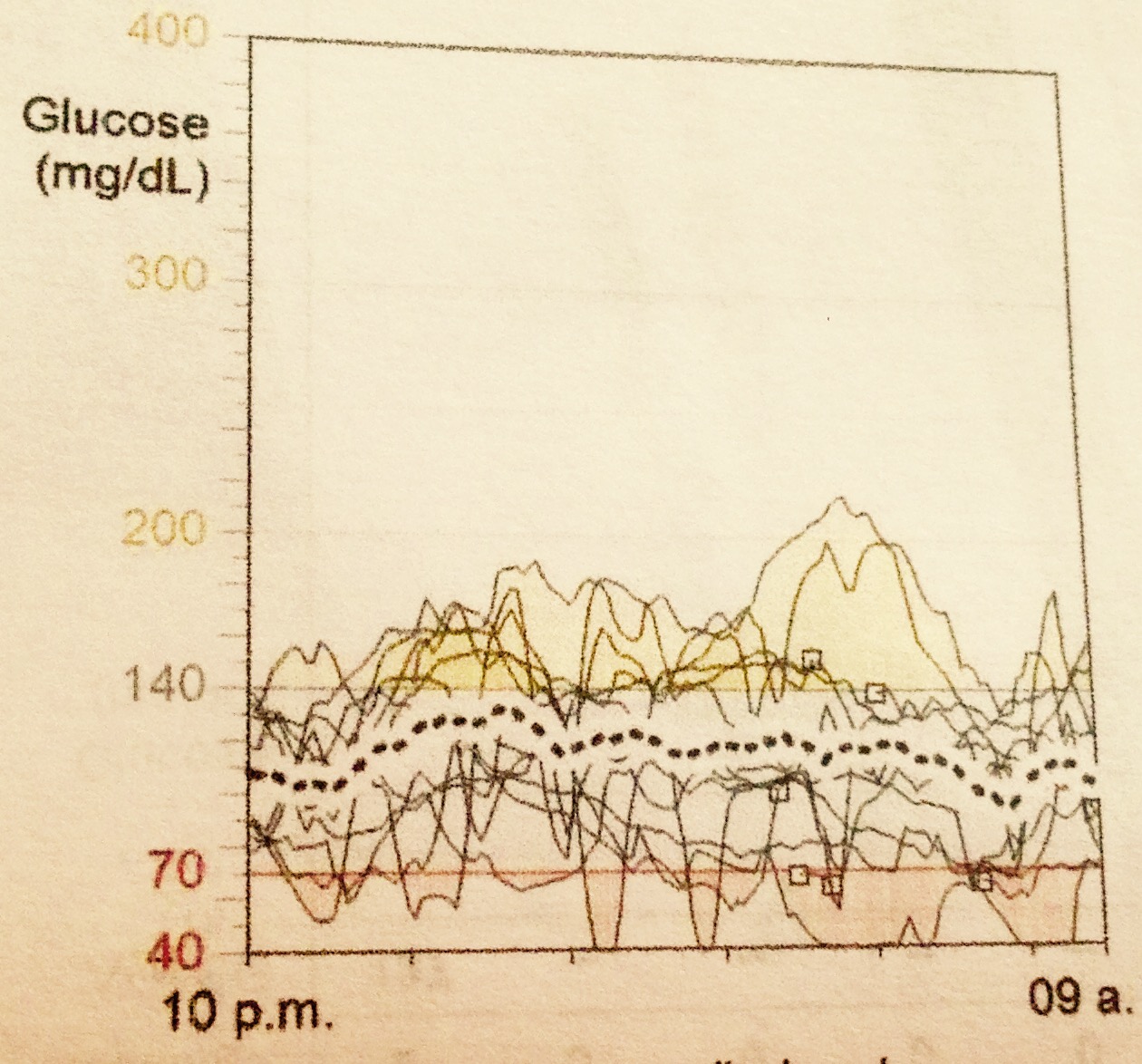
Al escanear, la pantalla muestra “el presente, el pasado y el futuro” – dice la publicidad- pues uno observa el valor de glucosa en el líquido intersticial actual, una curva con las 8horas anteriores y una flecha que indica la tendencia, por lo tanto para poder obtener el registro de un día completo hay que escanearse al menos una vez cada 8 horas.
No se puede esperar que el resultado de glucosa del Freestyle Libre sea idéntico a la glucosa en sangre, sencillamente porque no está medida en sangre sino en el líquido que hay entre las células, la glucosa tarda más tiempo en llegar ahí. Siempre habrá diferencias, de acuerdo con los estudios las diferencias pueden ser como media de 12% aproximadamente. En mi experiencia en valores cercanos a la meta y en general menores a 220mg/dl es aceptablemente confiable, en mi caso diferencias desde cero hasta 30mg/dl dependiendo del momento, no es lo mismo una glucosa de ayuno cuando no has comido nada en 8 horas que escanearla una hora después de comer algo, ahí las diferencias serán mayores. Pero en valores superiores a 220 mg/dl llegué a tener diferencias en las que el FreestyleLibre marcaba hasta 70mg/dl arriba de la glucosa en sangre, es decir, creo que no es buena idea corregir una hiperglucemia con la referencia del Libre, en mi opinión, independientemente de las flechas de tendencia es más seguro corroborar en sangre antes de decidir una dosis de corrección (ver estudio en las referencias al final de esta entrada).
Lo puede usar cualquier persona con cualquier tipo de diabetes que desee tener información más completa sin tener que picarse el dedo hasta 1440 veces (pues mide la glucosa cada minuto del día). Está indicado oficialmente en mayores de 4 años de edad.
Mi experiencia con el primer sensor
Lo que me encanta:
1.- El sistema de registro– La mayor ventaja no es la tan anunciada “ya no tienes que pincharte el dedo” – porque sí hay que pincharse el dedo una que otra vez, menos, pero no nos libramos del todo- la mayor cualidad, en mi opinión, es que además de tener la posibilidad de ver la curva de tendencia de la glucosa de las 24 horas permite añadir la información completa de otros factores como: gramos de carbohidratos que comes, la cantidad de unidades de insulina que te aplicas en incrementos de 0.5 en 0.5u o de 1 en 1u; también puedes indicar toma de medicamentos, ejercicio, o añadir hasta 12 etiquetas personalizadas como: menstruación, vacaciones, estrés, enfermedad, lactancia, alcohol, etc. El modo de ingresar y visualizar los datos es de lo más amigable que he probado lo que ayuda a interpretarlos mejor y tomar decisiones tanto en el día a día como en la consulta con tu equipo de salud para ajustes en el tratamiento ¡WOW!

Si piensas en invertir en este sistema para eliminar todos los piquetes de dedo, es decir, sustituir la medición de glucosa capilar junto con el costo total de las tiras reactivas, probablemente te decepciones y pienses que no vale la pena, pero si lo que quieres es una herramienta que te de información oportuna para tomar decisiones de una manera más amigable y completa, entonces es para ti. -Ah y de paso sí es verdad que puede que te ahorres una buena cantidad de piquetes en el dedo (no todos).
2.- Acceso rápido a la información de tu glucosa, en un pestañeo con solo escanear el sensor, ¡¡eso es increíblemente cómodo!! Quienes ya me conocen de hace tiempo saben que estuve en un control muuuy estricto en la planeación de mi embarazo y durante el embarazo, medirme hasta 12 veces al día era lo común pero no solo eso sino que tengo una hoja de cálculo con mis registros de glucosa, carbohidratos y alimentos inmensa que llene meticulosamente para tener el mejor control que me fue humana y “elenamente” posible (sobra decir que ver a mi bebé sano jugando vale cada piquete, nota y hora invertida en el trabajo de célula beta intensivo). Pero tras el nacimiento de mi niño ya no he logrado tener el mismo control, una de mis barreras era justo que no logro darme el tiempo para medirme tanto como antes, pasé de medirme de 6 a 10 veces al día y registrar todo a medirme 3 o 4 y no conseguir llevar un registro constante, mi hemoglobina glicosilada A1c lo nota (subió casi un punto) y lo más importante no me siento contenta, respecto a mi control así. Pero ahora siento que vuelvo a tener en mis manos una herramienta que me permite retomar un control en el que me sienta más cómoda.
3.- Cero molesto y ¡un solo sensor dura 14 días! La colocación es lo más amigable y cómodo que he probado en cuanto a artilugios para medir glucosa se refiere. No me molestó para nada, ni la colocación ni traerlo puesto. Al quitarlo, el adhesivo es tan poderoso que tuve que usar algo de crema para retirarlo poco a poco, pero no me dejó feas marcas.
Aquí el momento de colocar mi primer sensor:
Lo que podría mejorar…
1.- Comunicar expectativas más realistas y resaltar más las cualidades del software para reportes. Esto de olvidarte de las lancetas y pinchazos, en mi opinión, no es realista, reducir su uso significativamente sí. El mismo manual del usuario recomienda corroborar con medición de glucosa en sangre si los síntomas no coinciden con lo que muestra el lector, si las flechas de tendencia son verticales (indican un cambio muy rápido en la glucosa), también mi experiencia personal, la de algunos otros usuarios a quienes asesoro y los mismos estudios científicos indican que en valores muy altos puede sobreestimar el valor por lo tanto no es una buena idea calcular y aplicar una dosis de insulina para corregir una hiperglucemia con la lectura del FreestyleLibre, mi sugerencia sería agregar : “medir glucosa en sangre antes de aplicar una dosis de insulina de corrección”. Algunas de las veces que tomé como referencia la lectura del libre para corregir, luego tuve hipoglucemias y las veces que corroboré una hiperglucemia en sangre llegué a ver diferencias hasta de 70mg/dl, como ya les comenté. Cuando corroboré estando en valores más cercanos a mi meta (entre 70 y 140) las diferencias eran menores.
2.- Activar o añadir la calculadora de bolos en una de las primeras reseñas que leía sobre este sistema en el blog de Óscar Briñas, ¡hace ya 3 años!, se comentaba que tendría la función de calculador de bolos, esto es que, en equipo con el médico, se configuren los valores de relación insulina-carbohidrato y sensibilidad para que el sistema ayude a estimar las dosis de insulina personales, tal como lo hacen las calculadoras de bolos de las microinfusoras de insulina o de otros dispositivos (creo que quienes estamos en tratamiento intensificado con inyecciones también necesitamos y merecemos una herramienta así), por favor añadan o activen esta función sería la “cereza del pastel”.

3.- Un estuchito ¿no? Concuerdo con Óscar y con cada usuario que abre la caja y siente que hace falta algo: a una herramienta tan novedosa le vendría bien un estuchito, clip, funda “algo” en dónde llevarlo, ya que el lector viene así “pelón” en su caja con el cable para descargar datos y el manual. Sería útil que en ese mini estuche también se pueda llevar un puncionador, lancetas y unas tiras para medir glucosa y cetonas, no se puede prescindir del todo de ellas y algo genial es justo eso: que el lector también mida glucosa y cetonas es un todo en uno.
Este sistema estará a la venta en México a partir del 9 de octubre de 2017 únicamente a través de su sitio web: www.freestylelibre.com.mx El costo redondeado será de $3000 pesos mexicanos el kit inicial con lector y dos sensores, y luego cada sensor $1300 pesos, solo estarán a la venta mediante el sitio web, al menos de momento.
Para otros países contacta directamente al representante de laboratorio Abbott local.
¡Cuéntenme sus impresiones y experiencias!
Les dejo la referencia del estudio consultado y las diapositivas completas que Abbott nos mostró durante la presentación de Freestyle Libre.
*Fokkert MJ, van Dijk PR, Edens MA, et al. Performance of the FreeStyle
Libre Flash glucose monitoring system in patients
with type 1 and 2 diabetes mellitus. BMJ Open Diabetes Research and Care 2017;5: e000320. doi:10.1136/bmjdrc- 2016-000320
* Publicado con autorización del laboratorio Abbott.




 Escribir entradas de blog ya no está en mis prioridades, como se pueden percatar, mi peque tiene ya 15 meses y les quiero compartir mi experiencia, enfocada al tema de este blog: el autocuidado de la diabetes.
Escribir entradas de blog ya no está en mis prioridades, como se pueden percatar, mi peque tiene ya 15 meses y les quiero compartir mi experiencia, enfocada al tema de este blog: el autocuidado de la diabetes.



 Sobran motivos para alimentar a un bebé con leche materna, la Organización Mundial de la Salud recomienda a todas las madres la alimentación con leche materna exclusivamente durante los primeros 6 meses y posteriormente, hasta los 2 años o más, complementada con otros alimentos. Y por si fuera poco algunas investigaciones sugieren que la lactancia exclusiva también puede reducir el riesgo de presentar diabetes tanto tipo 1 como tipo 2.
Sobran motivos para alimentar a un bebé con leche materna, la Organización Mundial de la Salud recomienda a todas las madres la alimentación con leche materna exclusivamente durante los primeros 6 meses y posteriormente, hasta los 2 años o más, complementada con otros alimentos. Y por si fuera poco algunas investigaciones sugieren que la lactancia exclusiva también puede reducir el riesgo de presentar diabetes tanto tipo 1 como tipo 2.
 Nada de lo que te cuentan se acerca a la realidad de ser mamá, cada una la vive a su manera así que solo puedo compartirles mi experiencia personal. ¡Estoy feliz, viviendo el sueño de mi vida!, pero también es lo más retador y agotador que haya experimentado (si ya sé “y apenas comienza”).
Nada de lo que te cuentan se acerca a la realidad de ser mamá, cada una la vive a su manera así que solo puedo compartirles mi experiencia personal. ¡Estoy feliz, viviendo el sueño de mi vida!, pero también es lo más retador y agotador que haya experimentado (si ya sé “y apenas comienza”).
 Ya les debía esta entrada para contarles mi experiencia en este segundo trimestre de embarazo de la semana 14 a la 27 utilizando la microinfusora de insulina (
Ya les debía esta entrada para contarles mi experiencia en este segundo trimestre de embarazo de la semana 14 a la 27 utilizando la microinfusora de insulina (