Escuchamos y leemos por todos lados “controla tu diabetes“, pero ¿qué significa eso? es como cuando alguien tratando de animarnos nos da una palmada en la espalda y exclama la célebre frase ” ¡échale ganas! “. Y si uno cuenta con “ganas” ¿a dónde las echa? Pues les tengo 2 noticias, una no muy buena, pero otra bastante buena :
1. No podemos “controlar la diabetes” : No elegimos tener diabetes y dificilmente podremos deshacernos de ella todavía. Pero la diabetes no causa complicaciones, así como lo leen, es la hiperglucemia crónica (mantener niveles elevados de glucosa en sangre por años) la causante de las complicaciones a largo plazo. No podemos hacer que nuestro páncreas vuelva a secretar la insulina suficiente ni que ésta trabaje de nuevo a la perfección, pero aquí viene la muy buena noticia:
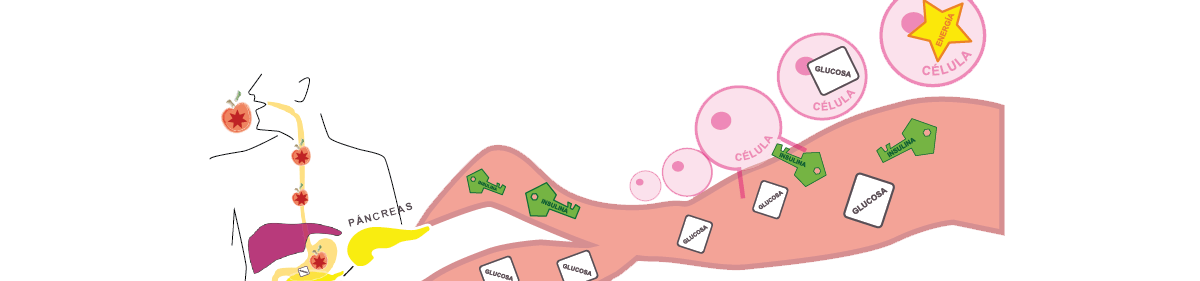
2. Sí podemos aprender a regular la cantidad de glucosa en sangre y evitar la hiperglucemia crónica. Esto es lo que significa “controlar la diabetes”. Si aprendemos cuáles son los niveles de glucosa de alguien sin diabetes, cuáles son las metas de glucosa recomendadas para quienes vivimos con diabetes y cómo procurar que nuestra concentración de glucosa en sangre se mantenga en estos rangos entonces estaremos “controlando nuestra diabetes” y evitando complicaciones crónicas.
¿Cuáles son los niveles de glucosa en sangre de alguien sin diabetes?
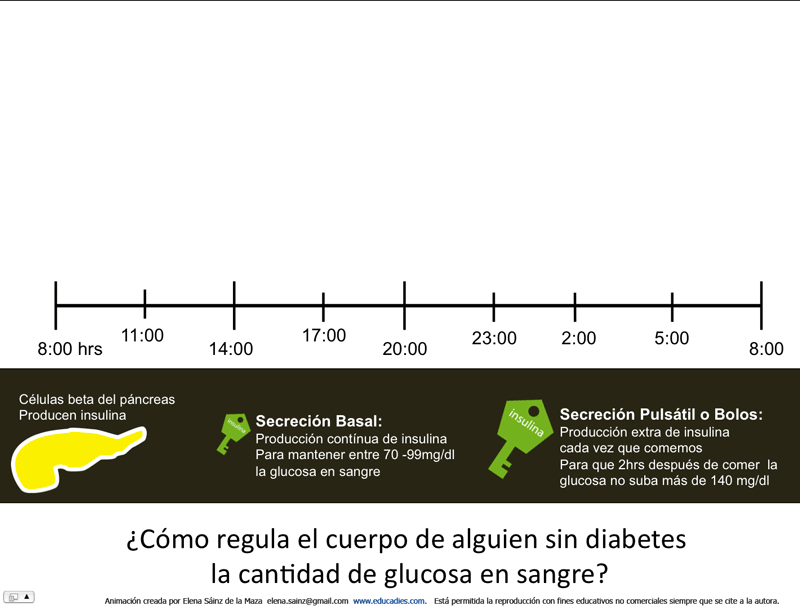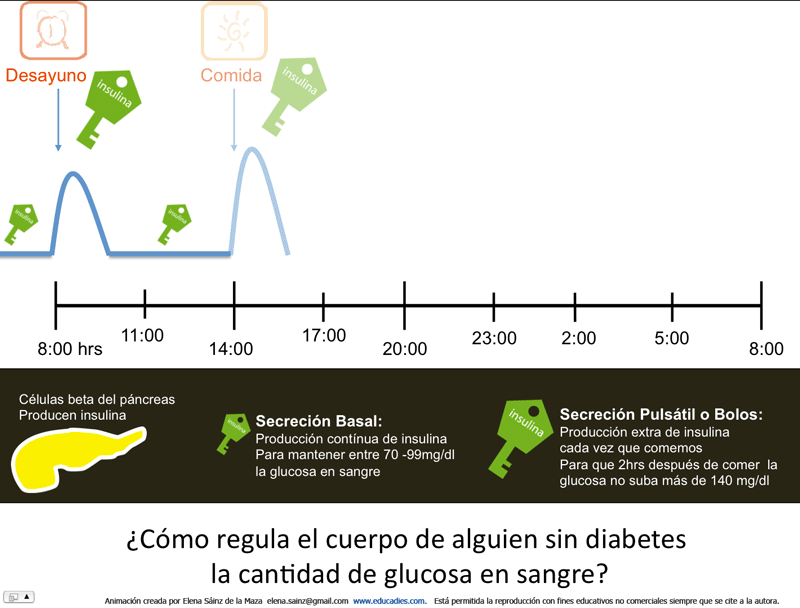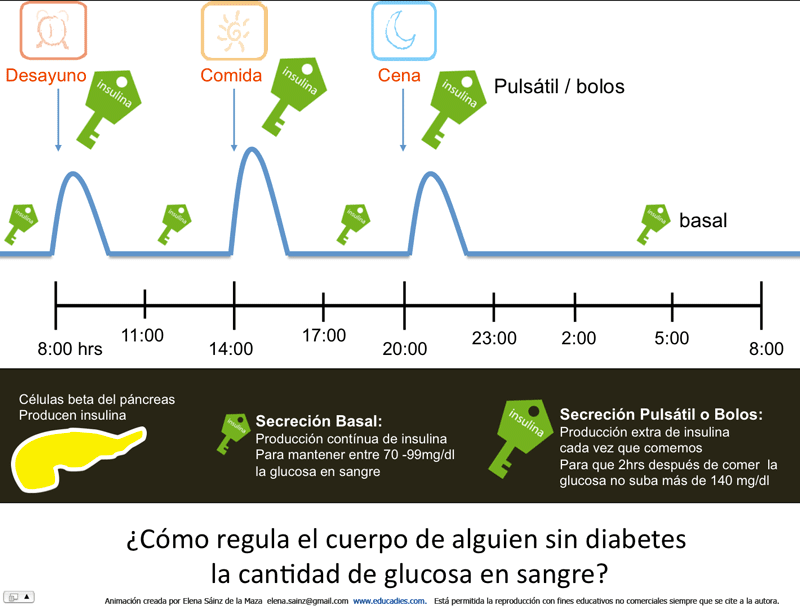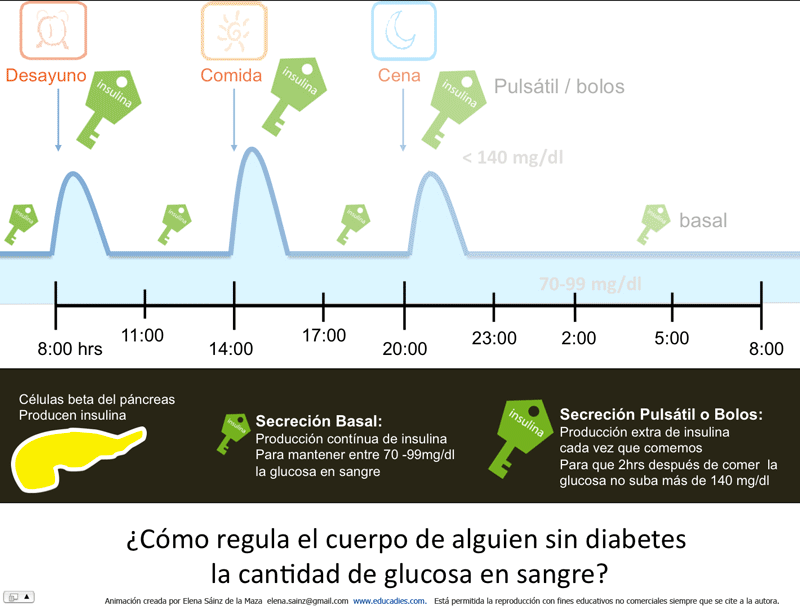
Alguien sin diabetes tiene :
- antes de comer entre 70 – 99 mg/dl de glucosa en sangre.
- dos horas después de comer menos de 140 mg/dl de glucosa en sangre.
- una hemoglobina glicosilada A1c (HbA1c) menor a 5.4% *
¿Cuáles son los rangos meta recomendados para alguien con diabetes?
La Asociación Americana de Diabetes recomienda para la mayoría de las personas con diabetes:
- antes de comer entre 70 – 130 mg/dl de glucosa en sangre.
- dos horas después de comer menos de 180 mg/dl de glucosa en sangre.
- una hemoglobina glicosilada A1c menor a 7%
La Asociación Americana de Endocrinólogos Clínicos recomienda para la mayoría de las personas con diabetes:
- antes de comer entre 70 – 110 mg/dl de glucosa en sangre.
- dos horas después de comer menos de 140 mg/dl de glucosa en sangre.
- una hemoglobina glicosilada A1c menor a 6.5%
A pesar de las diferencias, en lo que se coincide es que lo óptimo es mantener los niveles de glucosa lo más cercanos a los de alguien sin diabetes siempre que sea de manera segura, es decir sin que esto implique un alto riesgo de hipoglucemias severas (concentraciones de glucosa muy por debajo de 70mg/dl que pueden causar pérdida del conocimiento y en casos extremos convulsiones y más extremos muerte).
La Federación Internacional de Diabetes señala que el método óptimo para alcanzar y mantener los niveles de glucosa dos horas después de comer en el rango meta es el automonitoreo, ya que nos permite obtener información fundamental para hacer los ajustes necesarios en el tratamiento. La medición de la glucosa solo en ayuno no es suficiente para en verdad controlar tu diabetes.
Ademas de mantenernos en los rangos meta de glucosa, es importante realizar algunos exámenes de prevención y seguimiento para descartar complicaciones: hemoglobina glicosilada A1c cada 3-6 meses ; examen de fondo de ojo con el oftalmólogo una vez al año, pruebas sobre el funcionamiento de riñones una vez al año, visita al odontólogo cada 6 meses, monitoreo de colesterol, triglicéridos, control de la tensión arterial, son algunos ejemplos, platica con tu médico sobre los exámenes periódicos de prevención que recomienda para ti.
Recuerda que puedes acordar con el equipo de profesionales de la salud que te apoyan las metas de glucosa y hemoglobina glicosilada A1c que quieres mantener para que juntos ajusten el tratamiento según tu situación particular. Si no tenemos metas claras ¿ a dónde vamos y cómo las mantenemos ?, imposible sin metas y herramientas para mantenerlas “controlar la diabetes”.
Referencias:
Estándares para el cuidado de la Diabetes 2013 de la Asociación Americana de Diabetes (ADA) : http://care.diabetesjournals.org/content/36/Supplement_1/S11.full
* Guías para el cuidado de la diabetes de la Asociación Americana de Endocrinólogos Clínicos 2011 (AACE): https://www.aace.com/files/dm-guidelines-ccp.pdf
Guías para el manejo de la glucosa postcomidas 2011 de la Federación Internacional de Diabetes (IDF) : http://www.idf.org/sites/default/files/postmeal%20glucose%20guidelines.pdf